A base da sanidade pata curta
- A precariedade, as grandes cargas de traballo, a temporalidade e a falta de recursos sitúan á Atención Primaria na primeira liña da actualidade. É a base do sistema sanitario, e nun tempo no que se reivindica máis que nunca un servizo de calidade, parece que nin a CAV nin Navarra teñen unha base sólida. Quixemos facer unha radiografía da complicada situación. Que provocou o enfado de profesionais, sindicatos e cidadáns? Cales son as consecuencias?

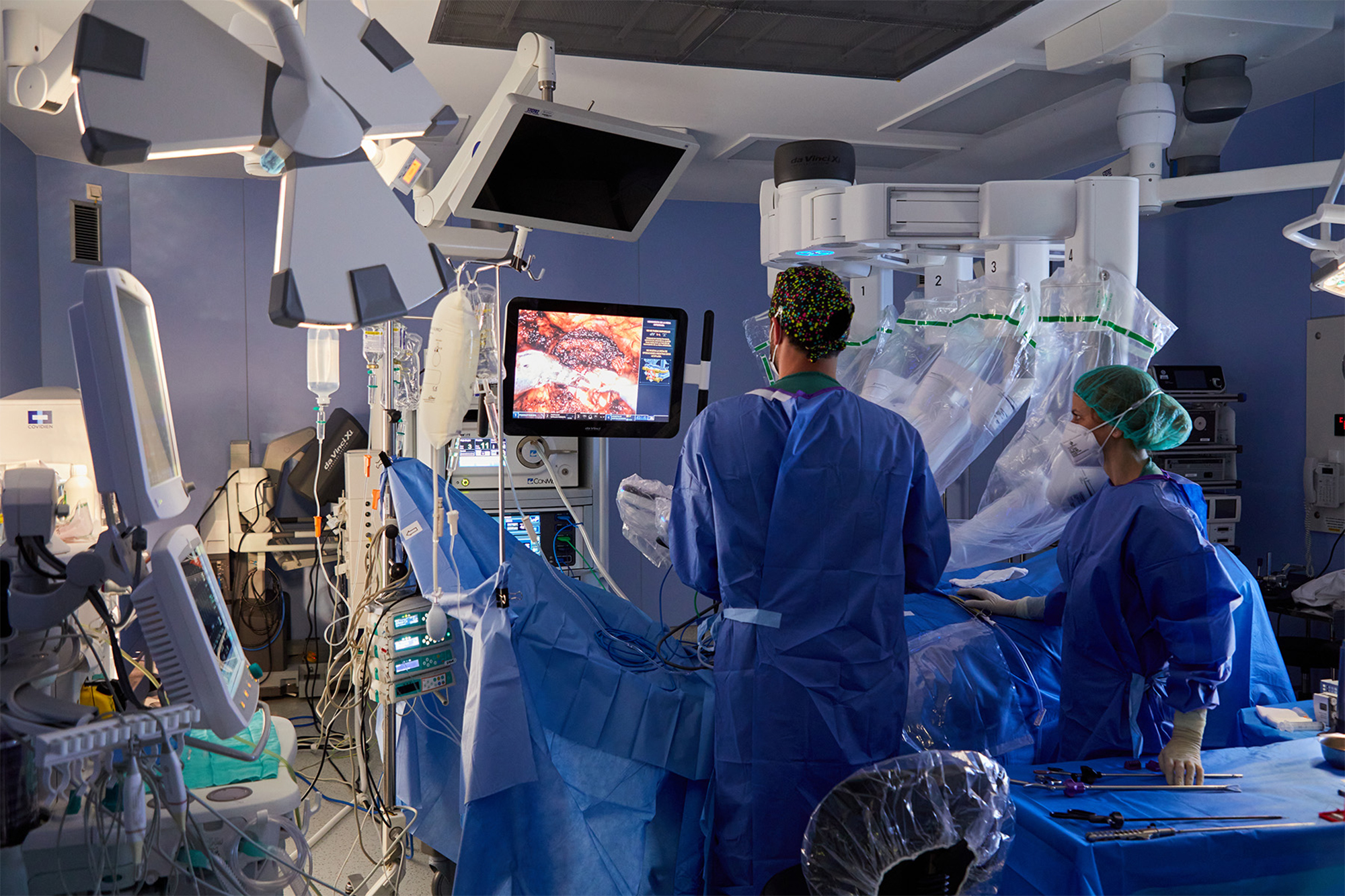
A atención primaria é a porta de acceso ao sistema sanitario público, fundamental para a prevención de enfermidades, para un sistema global forte e para garantir un servizo próximo. Estas portas están pechas ou entreabiertas por calquera que queira acudir na actualidade. Unha vez dentro, atoparase coa presenza de profesionais que non poden acceder a todas as tarefas, ao redor de meras salas de espera. “Ante calquera problema, pídese á cidadanía que acuda á Atención Primaria, pero non se di que estea desbordada e que hai que fortalecela”. Son palabras da portavoz do Sindicato de Enfermaría (SATSE), Amaia Maior. O “colapso” é o tema que falan os extremos dos fíos que conforman a mataza. Para non repetir unha primavera pasada, os profesionais demandaron recursos, pero os equipos de traballo non se fortaleceron, senón que se debilitaron en moitos casos.
Moitos dos indicios para controlar a COVID-19 son enfermeiras de Atención Primaria en Álava, Bizkaia e Gipuzkoa. Nun primeiro momento, a cifra era pequena, xa que se “eliminaron” 34 enfermeiras dos centros de saúde. Con todo, na actualidade son 600 e o que era un número simbólico converteuse nun problema, xa que non se realizaron novas contratacións, a carga de traballo recae sobre o resto de compañeiros. Ás tarefas habituais hai que engadir as novas funcións derivadas da pandemia e a campaña de vacinación antigripal anual, entre outras. Con todo, teñen menos mans que nunca para traballar: “Quixeron tapar dous buracos coa mesma persoa”.
Rubén García Pérez é pediatra do Centro de Saúde de Txurdinaga (Bilbao). Di que funciona con moita carga de traballo e que en 20 anos non viviu ese inicio de curso. Neste sentido, apuntou que se está facendo "bastante máis que" as horas que lle corresponde. O teléfono manteno atado en cadea curta, xa que os profesionais tiveron que prescindir da atención presencial e afacerse ás audicións a distancia. Establecéronse dous circuítos para evitar o coronavirus nos centros de saúde, “limpo” e “sucio”, onde se agrupan os pacientes con COVID-19, para reducir o risco de contaxio dos pacientes da zona “limpa”. Di que o servizo telefónico para coñecer aos pacientes a través de cal destes circuítos teñen que pasar é “preventivo”, pero que a nova situación xerou unha dinámica de traballo confusa: “‘Un paciente, unha chamada’ non é unha crenza correcta: moitas veces non recíbeche, tes que facerlle máis preguntas que antes para detectar o que ten o paciente. Cambiounos a forma de traballar, pero o coronavirus non fixo máis que golpear a situación na que xa estaba ferido”.
"Por falta de persoal, os mesmos profesionais actuaron nun circuíto limpo e sucio" (Rebeka Ubera, EH Bildu)
Ivan Bergara é médico do Centro de Saúde de Sartaguda (Navarra), e vive unha situación similar á de Osakidetza. Fala de incerteza porque o feito de que o paciente non se atope alén da mesa significa que se perda moita información cando ten como obxectivo dar o mellor servizo posible como profesional. A COVID-19 non fixo máis que agravar a situación: “Se un de nós –os médicos– atópase co virus, non hai substitutos e, sumado á incerteza, prodúcenos unha gran tensión ter que traballar así”.
A psicóloga Irune Aranguren entende ben a situación. Neste sentido, sinalou que se puxo "moita responsabilidade" a médicos, enfermeiras e, en xeral, a profesionais da saúde, e que se esqueceu que eles tamén son persoas. Subliñou que a carga de traballo que están a soportar vai ter consecuencias, como a tensión postraumática e as fobias: “O que ocorre con estas patoloxías é que podes facer o que estás a facer no momento, pero de face ao futuro pode ter consecuencias graves: bloqueos, non poder ir ao traballo, non poder atender ao paciente ou ter pensamentos intrusivos, entre outras cousas”.
Notoria falta de persoal
A portavoz de EH Bildu no Goberno Vasco, Rebeka Ubera, coincide co que dixeron hai pouco os dous médicos sobre a atención telefónica, pero tamén expuxo a cara B: “Por falta de persoal nalgúns centros, os mesmos profesionais estiveron presentes no circuíto limpo e sucio”. A contratación de máis profesionais de diferentes ámbitos foi unha das razóns polas que se adheriu á folga convocada pola maioría sindical nos últimos dous meses. O cociente de enfermaría en Navarra é de 7,85 por cada 1.000 habitantes, mentres que na CAV é de 6,78. O último informe dELA subliña que a maioría dos estados europeos teñen mellores cocientes: Noruega (17,7) e Suíza (17,2), entre outros. Por baixo dos cocientes de Hego Euskal Herria sitúanse Grecia (3,3), Letonia (4,6) ou España (5,7).
Outra das características desta crise é a “falta de transparencia”. Maior, do sindicato SATSE, recoñeceu que os soldos do persoal de Osakidetza miran para ter unha foto real, xa que cos datos oficiais facilitados polo Goberno Vasco pouco se pode deducir: “Segundo Osakidetza na actualidade hai 27.300 traballadores en persoal. De media, repártense uns 37.000 soldos ao mes. É dicir, 10.000 postos de traballo son provisionais”. Tanto Maior como Ubera afirman que se trata dunha cantidade moi elevada que condiciona os proxectos vitais dos profesionais e que inflúe na calidade do sistema.
"Pídese á cidadanía que acuda a Atención Primaria ante calquera problema, pero non se di que está desbordado e que hai que fortalecelo" (Amaia Maior, SATSE)
En Navarra, profesionais e axentes sociais tamén denunciaron a mala xestión dos altos cargos da Comunidade foral. A Plataforma Navarra de Saúde leva dez anos defendendo un sistema de calidade, público e forte. Dabid Mendaza, membro da plataforma, afirma que a situación en Navarra é diferente á da CAV, aínda que, segundo as súas propias palabras, trátase dun problema estrutural. O Goberno de Navarra reforzou os grupos de traballo, contratando máis profesionais, pero di que a repartición foi absolutamente desigual: “Entre marzo e maio contratáronse case 700 profesionais, pero só 30 foron destinados a Atención Primaria. Tendo en conta que temos un total de 55 centros de saúde, non podemos dicir que sexa ningún por habitante”. En canto comezou o outono, realizáronse novas contratacións, esta vez de face á Atención Primaria. Con todo, os reforzos foron cara ao Servizo de Emerxencias Externas e cara ao perfil dos rastreadores, deixando como antes aos equipos sanitarios, a primeira decisión de aplaudir, moi débil a segunda, segundo Mendaza.
En busca de novos camiños
A prevención e a promoción son alicerces da Atención Primaria. Profundar neles é o obxectivo da estrutura da primeira liña do sistema sanitario. É dicir, fomentar hábitos saudables na sociedade, como a vida activa, ou previr situacións económicas e sociais de conxestión, pode ser beneficioso para o sistema sanitario, porque ao ser un indicador dunha sociedade sa, reduciría o gasto a destinar á sanidade: “Se a Atención Primaria fortalecésese, chegaría menos xente aos hospitais”. Segundo o doutor Pérez, sería bo dar voltas á estrutura actual e, por exemplo, crear equipos multidisciplinares para a Atención Primaria: “Administrativos, auxiliares de enfermaría, fisioterapeutas, psicólogos… Ampliar a Atención Primaria a outros ámbitos enriquecería e fortalecería o sistema”.
Tampouco parece que os intereses dos que toman as decisións vaian nesa liña. O doutor Ivan Bergara sinalou que nas portadas dos medios de comunicación e en boca dos políticos repítese constantemente a saturación dos hospitais e a situación dos traballadores, e menos se menciona a situación do resto de estruturas e profesionais que permanecen ocultos. Di que iso afecto aos cidadáns: Palabras como “vaiche ás emerxencias, alí miraranche todo” son consecuencia dun imaxinario como este e que non fan máis que menosprezar a Atención Primaria: “Imos cara a un sistema hospitalario entrista, non hai máis que mirar á distribución dos orzamentos para darse conta da realidade. O investimento en Atención Primaria desapareceu practicamente”.
"Agora a xente vén directamente á farmacia porque non lle colleron o teléfono no centro de saúde, porque lle deron a quenda máis tarde do que quixese..." (Lierni Mendiaraz, farmacéutico)
En detrimento de a prevención e a promoción, a actividade de Atención Primaria centrouse case exclusivamente na atención. A pandemia provocou o peche de numerosos centros de saúde en nome da seguridade cidadá e profesional. Ubera e Mendaza lembran que hai anos dous gobernos de Hego Euskal Herria tentaron implantar a teleasistencia, pero non a lograron, pola presión das opinións contrarias. O membro da Plataforma Navarra de Saúde di que aproveitaron “” a crise do COVID-19 e teme que a medida non se converta en definitiva. “O teléfono nunca substitúe a atención presencial”.
A procura da mirada do médico, e a complicación da vía de acceso ao sistema sanitario, levaron a moitos cidadáns a acudir aos servizos privados. A día de hoxe non hai datos que confirmen que exista esa tendencia, pero os sindicatos e os profesionais percibiron unha “inercia”. “Aproveitando a situación, a publicidade dos seguros privados ha aumentado considerablemente e unha xente dirixiuse a eles, probablemente en busca dunha atención próxima”, afirma Dabid Mendaza. Iñaki Urizar é o coordinador de centros do IMQ. Eles tamén tiveron que tomar medidas, reduciron un 90% as consultas presenciais e multiplicaron por catro as chamadas telefónicas, segundo informou Interior. Sinalou que notaron que recibiron máis pacientes, pero, en xeral, a xente sente “esperando a que pase a pandemia”, polo menos no caso de patoloxías non graves.
Así mesmo, a farmacéutica Lierni Mendiaraz explica que o malestar causado pola situación tamén influíu na automedicación, e que, a diferenza do que antes, agora a xente vai directamente á farmacia: “Normalmente é porque no Centro de Saúde ninguén contesta ou porque lles deron a quenda máis tarde do que desexaban”. O psicólogo Aranguren di que este tipo de tendencias poden ser “normais”, xa que os seres humanos “necesitamos respostas” para acabar coa incerteza.
O coronavirus non é un problema
Un das lemas que se escoitou unha e outra vez durante os días de folga convocados polos sindicatos durante o outono é que a COVID-19 non é o centro do problema, senón un elemento adicional que contribuíu a aflorar un problema estrutural que levou ao extremo a paciencia, a enerxía e a profesionalidade dos traballadores. Ubera puxo sobre a mesa dúas claves para non perderse no barro do conflito: por unha banda, por unha falta de planificación, por outro, por unha política de contratación. Maior referiuse a dúas ideas e sinalou cun exemplo: “Prevese que a situación excepcional que estamos a vivir prolónguese até maio de 2021. Que fagan contratos de enfermaría, polo menos até entón, non? Pois non. Na lóxica do Goberno Vasco non entran ese tipo de decisións”. Isto non fai máis que empeorar as condicións de traballo dos traballadores e, por exemplo, que a conciliación se fai imposible para os enfermeiros, a maioría son mulleres, un dato a ter en conta. Os contratos a curto prazo vanse tecendo día a día. Esta precariedade condiciona o proxecto de vida de cada un: “Algúns non teñen horario antes de empezar a traballar”.
"Dirixímonos cara a un sistema que é un sistema hospitalario entrista e que non ten fisuras. Non hai máis que botar unha ollada á distribución dos orzamentos para darse conta da realidade". (Ivan Bergara, Centro de Saúde de Sartaguda)
En Navarra, Mendaza sinalou que o foco do problema é “similar ” e que nestes momentos están a padecerse situacións de falta de investimento moi grave. Os médicos de Bortziriak, por exemplo, denunciaron nas últimas semanas a existencia de postos de traballo vacantes en Cinco Vilas. A praza dun médico de Lesaka está vacante desde outubro, con 1.200 pacientes sen médicos de referencia. Axentes de Cinco Vilas denunciaron que o posto de traballo de Osasunbidea non ofreceu sequera un posto de traballo polo requisito de eúscaro. Mentres tanto, os pacientes repartíronse entre o resto dos profesionais, pero non saben até cando vai durar a situación.
Engadindo á falta de planificación, Ubera sinala que tamén hai que ter en conta as transferencias entre o Goberno de España e o Goberno Vasco, xa que non está entre as competencias de Lakua, por exemplo, xestionar o número de Médico Interno Residente (MIR, polas súas siglas en castelán): “Non se traballou na adquisición desta competencia, como se fixo con outras transferencias. Negociouse a nivel estatal o número de prazas, pero logo o goberno de aquí non destinou o número de prazas que puido”. O doutor Rubén Pérez sinalou que as universidades tamén fixeron pouco para prestigiar a Atención Primaria e para que o alumnado sexa médico de familia ou pediatra, e que se priorizaron as prazas cada vez máis especializadas para fortalecer tamén os hospitais.Estes ingredientes só han podido completar o cóctel que está a piques de explotar: a medida que se retira o médico de familia, cada vez hai menos suplentes, case nada.
Albokaltes para a cidadanía
Os distintos axentes entrevistados insisten en que a Atención Primaria é fundamental para o bo funcionamento do sistema sanitario. Segundo o informe dELA, Euskadi e Navarra teñen un cociente de médicos superior á dos países europeos da súa contorna: Na CAV sitúase no 2,16 por 1.000 habitantes e en Navarra no 2,59 por 1.000. No caso dos médicos de familia, con todo, son un terzo dos profesionais de Osakidetza que deberían ter a metade do total para ter un sistema saudable, segundo diversos expertos. Ademais, os profesionais da administración e da enfermaría tamén inflúen na atención dos pacientes e as condicións dos médicos, e o seu fortalecemento é fundamental para afrontar o traballo burocrático e a teleasistencia, entre outras cousas.
Ambos os gobernos alegaron "falta de profesionais" ante as peticións de folga que se están rexistrando en Euskadi. No caso das enfermeiras, Maior di que “hai”, pero que traballan no estranxeiro, noutras comunidades ou no ámbito privado. “Virían si as condicións de traballo fosen as axeitadas”, di, un compoñente esencial para calquera persoa, se se quere ofrecer unha vida digna. Segundo Pérez, hai cinco anos era impensable que non houbese un substituto médico, pero como consecuencia de moitos factores, a día de hoxe non é máis que unha crúa realidade.
" A suposición de ‘un paciente unha chamada’ non é correcta: moitas veces non lle colle o teléfono, ten que facerlle máis preguntas que antes para saber que ten...". (Rubén García, Centro de Saúde Barrio Txurdinaga de Bilbao)
Os albokaltes da situación turbulenta están a ser pagados pola cidadanía, e como sinalou o psicólogo Aranguren, aumentaron considerablemente os casos de ansiedade e tensión, sobre todo alimentados pola pandemia, pero tamén pola falta de respostas: “Para moitas persoas a Atención Primaria é o primeiro paso para sentirse mellor, e ver que esta vía está saturada aumenta o conxunto de síntomas que asociamos á inquietude. Diría que aumentaron os casos de insomnio”.
Lierni Mendiaraz é unha farmacéutica que ten como realidades próximas as preocupacións e as peticións de consello da xente. Nas súas palabras, os cidadáns acoden sobre todo á farmacia en busca de consellos para durmir, controlar a ansiedade e reforzar as defensas, pero, en xeral, todo móvese no marco da COVID-19 e o resto de enfermidades abandónanse. Explicou que as irritacións oculares e cutáneas aumentaron moito e que nos supostos graves canalízanse directamente grazas á relación entre os médicos e os farmacéuticos, aínda que se trata dun recurso excepcional.
As medidas das autoridades
O Goberno Vasco ha anunciado a creación de 4.000 postos de traballo nos catro anos da nova lexislatura. Maior sinalou que llo comunicaron “con orgullo e coma se fose unha cifra significativa”, pero que é unha noticia que non ten nin pés nin cabeza, xa que cada ano saen do sistema de Osakidetza ao redor de 1.000 traballadores, posto que as prazas anunciadas só serven para cubrir esas prazas.Segundo o sindicato SATSE, tendo en conta que as probas para cubrir o número de prazas de hai dous anos están a desenvolverse recentemente, para o final da nova lexislatura de Urkullu serían necesarias polo menos 8.000 prazas. “Estas cifras só servirían para manter o sistema tal e como está, non para fortalecelo”.
En busca da mirada do médico, ou ben porque a vía de acceso ao sistema público de saúde está enquistada, moitos cidadáns optaron polo sistema privado.
A Plataforma de Saúde de Navarra tamén acusou ao Goberno de María Chivite de "pospor unha vez máis" a planificación estratéxica de Atención Primaria en Navarra. O conselleiro de Saúde de Navarra, Santos Indurain, recoñeceu no pleno do pasado mes de outubro as dificultades para reforzar a Atención Primaria, alegando que a falta de médicos de familia é unha cuestión moi antiga. Ademais, anunciou a contratación de máis administrativos. Á espera da posta en marcha destas decisións, os membros da plataforma denunciaron a danza de cifras, a falta de planificación para reforzar os grupos de traballo e a falta de vontade para cambiar a situación. Os membros da plataforma suxeriron que a actitude mostrada é un abandono intencionado, por medo a un sistema que poida ir cara á privatización.

Pazienteek Donostiara joan behar dute arreta jasotzeko. Osasun Bidasoa plataforma herritarrak salatu du itxierak “are gehiago hondatuko” duela eskualdeko osasun publikoa.
EAEn BAMEa (famili medikuen formazioa) lau urtetik hiru urtetara jaistea eskatu du Jaurlaritzak. Osakidetzaren "larritasunaren" erantzukizuna Ministerioari bota dio Jaurlaritzako Osasun sailburu Alberto Martinezek: "Ez digute egiten uzten, eta haiek ez dute ezer... [+]
Sare sozialen kontra hitz egitea ondo dago, beno, nire inguruan ondo ikusia bezala dago sare sozialek dakartzaten kalteez eta txarkeriez aritzea; progre gelditzen da bat horrela jardunda, baina gaur alde hitz egin nahi dut. Ez ni optimista digitala nauzuelako, baizik eta sare... [+]
Berrogei urte dira Euskal Herrian autismoaren inguruko lehen azterketak eta zerbitzuak hasi zirela. Urte hauetan asko aldatu da autismoaz dakiguna. Uste baino heterogeneoagoa da. Uste baino ohikoagoa. Normalagoa.
Itxaron zerrendak gutxitzeko Osasunbideak hartutako estrategiak gaitzetsi ditu Plataformak
Endometriosiaren Nazioarteko Eguna izan zen, martxoak 14a. AINTZANE CUADRA MARIGORTAri (Amurrio, 1995) gaixotasun hori diagnostikatu zioten urtarrilean, lehen sintomak duela lau urte nabaritzen hasi zen arren. Gaitz horri ikusgarritasuna ematearen beharraz mintzatu da.
La bajona kolektibo kide Heiko Elbirak salatu du psikiatriak zisheteroarautik aldentzen diren erotikak kontrolatu nahi dituela.
Barakaldoko ospitaleko larrialdi zerbitzuan sufritzen ari diren "saturazioa larria" dela ohartarazi du sindikatuak. Pazienteak korridoreetan artatu dituztela eta krisia kudeatzeko "behar adina langile" ez dagoela salatu du. Errealitate horren aurrean... [+]
Astelehenean abiatu da sindikatuak deitutako greba eta apirilaren 6 arte luzatuko da. Lan-gainkarga salatu eta baldintzak hobetzeko eskatu dute, baita mediku egoiliarrei karrera profesionala aitortzea ere.
Alberto Martinez Eusko Jaurlaritzako Osasun sailburuak argi dio: ez ditu mediku euskaldunak aurkitzen, eta euskarazko osasun arreta ezin da bermatu mediku egoiliar (formazioan dauden espezialista) gehienak kanpotarrak direlako. Mediku euskaldunak bilatzea perretxikotan joatea... [+]